Интрамедуллярный остеосинтез является стандартом медицинской помощи при большинстве диафизарных переломов большеберцовой кости со смещением. 1–7 Внесуставные переломы проксимальной трети диафиза большеберцовой кости случаются нечасто и составляют от 5% до 11% случаев от всех переломов большеберцовой кости 2, 4, 8–10, однако, данные переломы гораздо сложнее поддаются лечению введением интрамедуллярного стержня, чем иные переломы диафиза большеберцовой кости. Данные переломы часто срастаются неправильно с верхними передними и вальгусными деформациями. 8, 10–18 Аналогично, внесуставные переломы дистальной трети большеберцовой кости со смещением трудно поддаются лечению и могут срастаться с остаточной варусной и вальгусной деформациями, переразгибанием или кривизной. Небольшой размер дистального фрагмента может затруднить восстановление нормального положения кости и оптимальную дистальную фиксацию блокированным стержнем при введении стержня между осями при переломах как проксимального, так и дистального фрагментов. 19–21
Различные авторы предлагают внесение изменений или дополнений в стандартный метод введения интрамедуллярного стержня с целью предотвращения неправильного сращения данных переломов. В случае проксимального перелома данные рекомендации включают стабилизацию колена в полусогнутом положении для снижения действия тяги четырехглавой мышцы на проксимальный фрагмент 18 с использованием более латерального места введения стержня, чем при стандартном введении 8,10,13, с целью введения стержня в более широкий латеральный проксимальный фрагмент большеберцовой кости и увеличения эффективного диаметра стержня при использовании бедренного дистрактора для нейтрализации силы тяги разгибательного аппарата при введении стержня при пересразгибании 13, использовании дополнительных косых проксимальных сцепляемых винтов 22 и блокированных винтов для уменьшения ширины канала проксимального сегмента и выравнивания стержня по центру при введении. 15, 16, 23, 24. В случае дистального перелома данные авторы рекомендуют использование блокированных винтов 24, непригнанных стержней, через которые три блокированные винта могут быть помещены в дистальный фрагмент 19, а также удаление традиционных подогнанных стержней с верхушки дистального фрагмента для более прогнозируемого размещения двух блокированных винтов в дистальном фрагменте. 20, 25–28
Простой двухштырьковый аппарат внешней фиксации прямоугольной конфигурации (метод, известный как «подвижное вытяжение») был впервые использован Моэдом и соавторами 29 к ак дополнение к введению интрамедуллярного стержня в переломы диафиза большеберцовой кости с превосходными результатами. В ходе данного исследования мы попытались применить вышеуказанный метод для лечения переломов проксимальной и дистальной третей диафиза большеберцовой кости, которые, как известно, с трудом поддаются стандартному интрамедуллярному остеосинтезу.
Цель данного исследования состоит в описании методики использования внешней фиксации подвижным вытяжением с одновременным введением стандартных подогнанных интрамедуллярных стержней для достижения правильного положения обломков проксимальной и дистальной третей большеберцовой кости, а также в оценке послеоперационных рентгенографический данных. Наша теория состоит в том, что применение данной методики вместе с интрамедуллярным остеосинтезом дает положительные результаты в достижении правильного положения обломков кости после операции при таких тяжело поддающихся лечению переломах по сравнению с историческим контролем.
МАТЕРИАЛЫ И МЕТОДЫ
В период между ноябрем 2000 г. и июнем 2005 г. 15 пациентов с внесуставными переломами проксимальной трети большеберцовой кости со смещением и 27 пациентов с внесуставными переломами дистальной трети большеберцовой кости со смещением (все типа AO 42; измерения совершали посредством разделения большеберцовой кости на равные трети от пилона до верхней суставной поверхности) лечили один из двух квалифицированных старших хирурга-ортопеда методом интрамедуллярного остеосинтеза статически блокированными подогнанными стержнями одновременно с внешней фиксацией подвижным вытяжением.
Показания к оперативной фиксации включали деформацию коронарной плоскости более 5°, деформацию сагиттальной плоскости более 10°, ротационную деформацию более 10°, укорочение более 1 см и аппозицию менее 50%. Три из проксимальных и пять из дистальных переломов были открытыми. В исследовании принимали участие 38 мужчин и 4 женщины. Кости скелета всех пациентов были развившимися. Исключению из исследования подлежали переломы с внутрисуставным распространением, а также переломы, расположенные слишком проксимально или дистально для использования четырехугольной фиксации с проксимально или дистально вводимыми сцепляемыми винтами. Два пациента были исключены из исследования ввиду использования в их случаях дополнительных пластин.
В день проведения операции после ее завершения всем пациентам сделали про дольные и поперечные рентгенограммы, по которым независимый эксперт Роберт Высоцки оценивал длину и правильное положение обломков кости, используя угломерную методику, описанную Фридманом и Джонсоном. 8 Было определено угловое искривление более 5° во всех плоскостях или укорочение на более чем 1 см. Было получено согласие Институционального наблюдательного совета (IRB) на проведение данного исследования. Все пациенты получали лечение либо при использовании системы внешней фиксации Hoffman II, Stryker Orthopaedics, Мава, штат Нью-Джерси), либо при использовании большого аппаратом внешней фиксации компании Synthes USA, Паоли, штат Пенсильвания). У тринадцати пациентов применяли коленный стержень Trigen, Smith and Nephew Richards, Inc., Мемфис, штат Теннесси), а у остальных 29 пациентов – стандартный стержень большеберцовой кости Т2 Stryker Orthopaedics, Мава, штат Нью-Джерси). Все стержни были пригнанными и статически блокированными минимум двумя винтами проксимально и дистально. Выбор типа стержней зависел как от опыта хирурга, так и от наличия стержней в больнице и не основывался на чьем бы то ни было восприятии того или иного типа стержня как наилучшего для конкретного типа перелома.
ХИРУРГИЧЕСКАЯ ТЕХНИКА
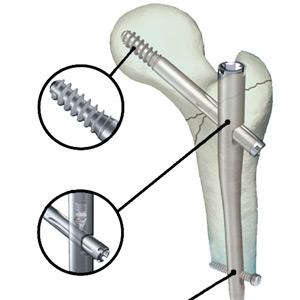
Пациенты занимали положение лежа на спине на рентгенопроницаемом ортопедическом столе. Открытые переломы тщательно очистили и промыли. После чего под контролем флюороскопии через метафиз проксимального отдела большеберцовой кости отлатерального до медиального отдела с местом введения перед головкой малоберцовой кости ввели 5-мм прокалывающий штырь с резьбой по центру так, что он оказался за интрамедуллярным каналом, что обеспечило место для стержня. Затем под контролем флюороскопии через метафиз дистального отдела большеберцовой кости от медиального долатерального отдела на уровне рубца хрящевой прослойки между метафизом и эпифизом или в пяточную кость, если дистальный перелом располагался слишком дистально, чтобы позволить установить штырь на уровне рубца хрящевой прослойки, ввели второй 5-мм прокалывающий штырь с резьбой по центру. После чего два штыря были соединены зажимами либо с двумя 8-мм Hoffman II, либо с двумя 11-мм (большой аппарат внешней фиксации) углеволоконными стержнями в прямоугольной форме. Было восстановлено предварительное нормальное положение кости, при этом правильное положение обломков кости в к оронарной плоскости можно было изменять, точно регулируя положение зажимов, а положение обломков кости в сагиттальной плоскости можно было изменять в результате лигаментотаксиса от вытяжения, ручного манипулирования или стратегической состыковки неровностей. Все начальные точки были определены посредством флюороскопии. В большинстве случаев с тержень вводили медиально в сухожилие коленной чашечки; однако в некоторых случаях проксимальных переломов введение производили через сухожилие коленной чашечки. При проксимальных переломах начальную точку определили на одной оси с латеральной бугристостью большеберцовой кости, что несколько латеральнее, чем при стандартном остеосинтезе. В сагиттальной плоскости начальную точку определяли как можно более проксимально вне сустава; проводник вводили, избегая заднего углового искривления, вдоль переднего коркового слоя, оставляя его в интрамедуллярном отделе. Это способствовало предотвращению сгибательной контрактуры. В случае дистальных переломов использовали стандартную начальную точку, расположенную медиально по отношению к латеральной бугристости большеберцовой кости и антериально по отношению к переднему краю суставной поверхности 30. По мере про движения проводника дистально, а также при подгонке и про движении стержня особое внимание уделяли восстановлению нормального положения дистальных фрагментов кости, а также разделению дистального фрагмента на две равные продольные и поперечные рентгеновские проекции.
Затем большеберцовый стержень подходящих диаметра и длины пропускали над проводником, следя за со хранением правильного положения обломков кости посредством флюороскопии. Стержень был статически блокирован стандартным образом при использовании консоли проксимально и в свободной форме дистально минимально с двумя винтами, расположенными в меньшем фрагменте перелома во всех случаях, и с использованием третьего винта, если позволяло пространство или если перелом оставался нестабильным для ручных манипуляций хирурга. После установки всех блокированных винтов аппарат внешней фиксации удаляли и в последний раз проверяли правильное положение обломков кости. Сопутствующие переломы малоберцовой кости не лечили.
После операции пациенты сохраняли неполную нагрузку на ногу и обследовались клинически и рентгенографически каждые 4–6 недель до получения рентгенографического подтверждения веретенообразной костной мозоли.
РЕЗУЛЬТАТЫ
Послеоперационные рентгенограммы группы пациентов с проксимальными переломами показали, что у 14 из 15 пациентов наблюдалось приемлемое правильное положение обломков кости с угловым искривлением в 5° или менее во всех плоскостях и укорочением менее 1 см. Один пациент с неприемлемым положением обломков кости был первым, кого лечили по данной методике. Он имел варусную деформацию в 12°. Послеоперационные рентгенограммы группы пациентов с дистальными переломами показали, что у 25 из 27 пациентов наблюдалось приемлемое правильное положение обломков кости с угловым искривлением в 5° или менее во всех плоскостях и укорочением менее 1 см Один из двоих пациентов с неприемлемым положением обломков кости имел экстензию в 6°, а другой – вальгусную деформацию в 6°. Ни у одного из пациентов не наблюдалось смещения более, чем на 6°. У пациента с вальгусной деформацией в 6° перед дистальным блокированием ослабили аппарат внешней фиксации, так как зажимы аппарата блокировали введение блокированных винтов, что способствовало вальгусной деформации большеберцовой кости. Случаев распространения перелома в коленный или голеностопный суставы зафиксировано не было.
ВЫВОДЫ
Мы полагаем, что нам удалось продемонстрировать, что применение подвижного вытяжения является чрезвычайно полезным при интраоперационном восстановлении и сохранении нормального положения кости и не требует наличия дополнительного ассистента в случае внесуставных проксимальных и дистальных переломов большеберцовой кости, тяжело поддающихся лечению по сравнению с историческим контролем. Мы считаем, что наибольшее преимущество данная методика представляет для лечения проксимальных переломов, которые, как известно, часто срастаются неправильно. Частота сохранения правильного положения обломков кости при вышеуказанных переломах составила по результатам данного исследования 93%, а единственное неприемлемое положение обломков кости наблюдалось в первом случае лечения данной методикой. Необходимо отметить, что в двух случаях в группе пациентов с дистальными переломами смещение составило 6°: одно представляло собой вальгусную деформацию, второе – экстензию. Учитывая то, что единодушного мнения относительно приемлемого положения обломков кости при данных переломах нет, данный градус деформации может не считаться клинически значимым и может рассматриваться в качестве приемлемого. 26 Переломы проксимальной и дистальной третей большеберцовой кости со смещением с трудом поддаются лечению. Ведутся споры по поводу возможности применения интрамедуллярного остеосинтеза при данных переломах. Было установлено, что в случае проксимальных переломов стандартный остеосинтез большеберцовой кости приводит к значительной ангулярной деформации в 8–59% слу- чаев. 8, 10, 31. Интрамедуллярный остеосинтез дистальных переломов демонстрирует значительно лучшие результаты с ангулярной деформацией в 8–20% случаев. 25, 32, 33
Временная интраоперационная внешняя фиксация успешно используется во многих областях фиксации переломов. Было продемонстрировано успешное применение классического бедренного дистрактора как при интрамедуллярном остеосинтезе 34–36, так и при малоинвазивной пластинчатой разводке 37 в случае бедренных переломов, а также при лечении переломов верхних конечностей. 38 Принципы применения внешней фиксации для сохранения правильного положения и длины обломков кости до окончательной фиксации также применяли и при переломах большеберцовой кости. Так, Моэд и Уотсон 29 использовали прямоугольный каркас, подобный тому, что применялся в ходе нашего исследования при остеосинтезе большеберцовой кости в 44 случае диафизарных переломов вместо использования ортопедического стола, результатом применения которого стало приемлемое положение обломков кости у всех пациентов. Теоретическое преимущество применения двухстороннего одноплоскостного прямоугольного каркаса подвижного вытяжения перед использованием одностороннего одноплоскостного бедренного дистрактора состоит в большем контроле за угловым искривлением коронарной плоскости при сохранении идеального вытяжения (избегая избыточной или недостаточной дистракции).
Основным недостатком настоящего исследования является то, что исход оценивали исключительно по положению обломков кости на послеоперационных рентгенограммах, и за пациентами не наблюдали до сращения кости. Таким образом, возможно, что некоторые переломы были смещены по зднее в ходе выздоровления или требовали динамизации или иных процедур для сращения кости. Различные авторы демонстрировали чрезвычайно низкий уровень прогрессии (5%) от приемлемого послеоперационного положения обломков кости до последующего смещения после интрамедуллярного остеосинтеза при проксимальных и дистальных переломах, подвергавшихся аналогичному лечению. 19, 20, 39, 40
Таким образом, мы полагаем, что интраоперационная двухштырьковая внешняя фиксация посредством прямоугольного каркаса совместно с интрамедуллярным остеосинтезом могут в значительной степени сократить частоту послеоперационных смещений при переломах проксимальной и дистальной третей диафиза большеберцовой кости.
БИБЛИОГРАФИЧЕСКИЕ ССЫЛКИ
Роберт У. Высоцки, Джеймс С. Капотас, Уолтер У. Виркус

